HERZINSUFFIZIENZ BEHANDLUNG + THERAPIE
Wenn das Herz nicht mehr richtig arbeitet und nicht mehr in der Lage ist, andere Organe, wie Leber, Niere, Gehirn oder die Muskulatur, mit ausreichend Blut und Sauerstoff zu versorgen, spricht man von einer Herzinsuffizienz. Die Herzinsuffizienz, auch Herzschwäche oder Herzmuskelschwäche genannt, hat aufgrund der eingeschränkten Pumpleistung des Herzens Beschwerden wie Belastungseinschränkungen, Luftnot oder Flüssigkeitseinlagerungen zur Folge. Dabei kann sowohl die linke Seite des Herzens betroffen sein, man spricht auch von der Linksherzinsuffizienz, sowie die rechte Seite des Herzens, also die Rechtsherzinsuffizienz. Es sind etwa 2,5 Millionen Menschen in Deutschland betroffen und die Zahl wächst kontinuierlich. In der Schüchtermann-Klinik werden Sie von erfahrenen Fachärzten und Pflegekräften betreut und behandelt.
FORTGESCHRITTENE HERZINSUFFIZIENZ UND VAD (VENTRICULAR ASSIST DEVICE) – AMBULANZ
Die Herzinsuffizienz ist ein Syndrom mit hoher Morbidität und Mortalität. Die Leitlinien der europäischen (ESC) und der deutschen Gesellschaften der Kardiologen (DGK) stellt den aktuellen Standard der Empfehlung zur Diagnostik und Therapie der akuten und chronischen Herzinsuffizienz dar und berücksichtigt die Weiterentwicklungen der medikamentösen Therapie (zum Beispiel nach Studienlage). Angelehnt an diese Empfehlungen werden alle Stadien der Herzinsuffizienz therapiert.
Wird bei Patienten eine Herzinsuffizienz vermutet, wird zunächst eine Basisdiagnostik (EKG, Echo, konventionelles Thorax, Blutentnahme) eingeleitet. Als weiterführende Diagnostik wird NT-pro-BNP (Brain Natriuretic Peptide) zum Ausschluss einer Herzinsuffizienz bestimmt. Die Echokardiographie ist zentral für die Diagnostik und erlaubt eine schnelle Aussage über die systolische und diastolische Herzfunktion, Klappenfunktion und Myokardstruktur etc.
Kardio-MRT, CT-Cor, Rechtsherzkatheter, Linksherzkatheteruntersuchung und Herzmuskelbiopsie werden nach Bedarf eingesetzt.
Herzinsuffizienz betrifft ca. 20 Prozent der älteren Bevölkerung über 75 Jahre mit steigender Tendenz. Die Mortalität ist vergleichbar mit Krebserkrankungen. Daher ist eine Behandlung der Herzinsuffizienz von großer Bedeutung. Die Diagnose Herzinsuffizienz basiert auf dem Vorliegen von klinischen Symptomen (Dyspnoe, periphere Ödeme, Abgeschlagenheit/Schwäche) und dem Nachweis einer kardialen Dysfunktion bzw. struktureller Herzerkrankung.
Die Herzinsuffizienz kann unterschiedliche Ursachen haben:
- koronare Herzerkrankung
- Herzklappenerkrankungen
- Herzrhythmusstörungen (z. B. Vorhofflimmern, Kammertachykardien)
- angeborene Herzschwäche und Herzfehler
- genetische Erkrankungen
- kardiale Speichererkrankungen (z. B. Morbus Fabry, Amyloidose)
- Myokarditis und Herzmuskelerkrankungen (Dilatative Kardiomyopathie (DCM), Hypertrophe Kardiomyopathie mit und ohne Obstruktion)
Eine der häufigsten Ursachen der Herzinsuffizienz ist die koronare Herzerkrankung, die Verkalkung der Herzkranzgefäße. Dabei sind die Gefäße, die den Herzmuskel versorgen, verengt, weshalb das Blut nicht mehr richtig durchfließen kann. Daher wird der Herzmuskel unterversorgt und verliert somit an Leistungsfähigkeit.
Sprechstunden
Eine Kontaktaufnahme bezüglich der Behandlung und Therapie einer Herzinsuffizienz ist tagsüber über die Ambulanznummer gewährleistet. Außerhalb der regulären Dienstzeiten besteht die Möglichkeit, den Rufdienst zu kontaktieren.
Terminvereinbarung bitte unter Tel.: 05424 / 641-30912.
NYHA-STADIEN UND SYMPTOME EINER HERZINSUFFIZIENZ
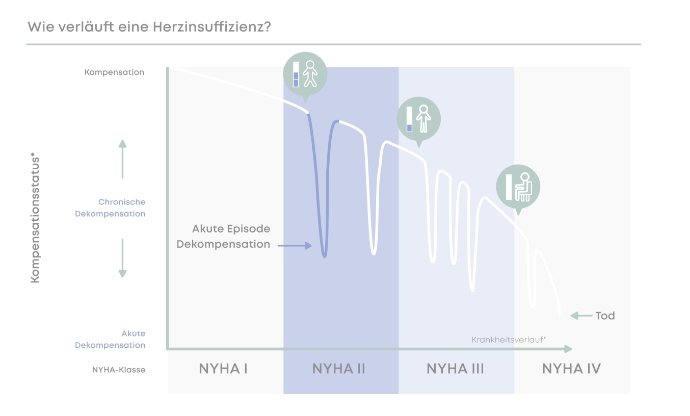
Anfangs verläuft die Herzinsuffizienz meist symptomlos. Die Pumpkraft lässt erst allmählich nach, sodass der Verlauf der Erkrankung sehr schleichend vorangeht. Die ersten Symptome, die auftreten, sind häufig sehr unspezifisch. Dies erschwert wiederum die frühzeitige Therapie der Herzinsuffizienz. Zuerst sinkt die Leistungsfähigkeit etwas und die Betroffenen sind schnell erschöpft, müssen häufiger eine Pause machen und verspüren Atemnot. Darüber hinaus können Symptome wie Müdigkeit, niedriger Blutdruck und Herzrasen auftreten und die Atmung ist während des Schlafs gegebenenfalls gestört. Bei steigendem Leistungsverlust des Herzens kann es zum kardialen Lungenödem, also Wasser in der Lunge, mit schwerer Luftnot kommen. Wird die Herzschwäche jedoch frühzeitig erkannt und eine gezielte Behandlung der Herzinsuffizienz eingeleitet, lässt sich der Krankheitsverlauf bremsen.
Mit jeder Dekompensation und jedem neuen Krankenhausaufenthalt kommt es zu einer klinischen Verschlechterung bis letztendlich ein terminaler Zustand erreicht wird. Um rechtzeitig eine klinische Verschlechterung zu erkennen, wurde nach dem Beschluss des G-BA (2021) eine strukturierte Versorgung für Herzinsuffizienzpatienten entwickelt, mit dem Ziel, (Re-)Hospitalisierungen zu reduzieren, die Mortalität zu senken und die Lebensqualität dieser schwerkranken Patienten zu verbessern. Die telemedizinische Anbindung mit lückenloser Betreuung der Patienten mit fortgeschrittener Herzinsuffizienz soll somit die Versorgung unterstützen.
NYHA-Stadium 1 beschreibt den Zustand ohne jegliche Einschränkung. NYHA-Stadium 2 geht mit leichten Einschränkungen der körperlichen Leistungsfähigkeit einher. So verspüren Betroffene zum Beispiel Atemnot beim Treppensteigen, im Ruhezustand treten jedoch keine Beschwerden auf. Im NYHA-Studium 3 sind die körperlichen Einschränkungen stärker ausgeprägt und können schon bei geringer körperlicher Belastung auftreten. NYHA-Stadium 4 ist gekennzeichnet durch Beschwerden im Ruhezustand.
BEHANDLUNG DER HERZINSUFFIZIENZ
Herzinsuffiziente Patienten
Befindet sich die Herzschwäche im fortgeschrittenen Stadium, werden die Patienten in unserem interdisziplinären Team behandelt. In akuten Situationen oder auch bei deutlicher Verschlechterung des Gesundheitszustandes sind wir Ihr Ansprechpartner. Eine sofortige stationäre Aufnahme ist in diesen Situationen immer möglich. Zur Stabilisierung können im Notfall passagere Unterstützungssysteme (z. B. IMPELLA) im Rahmen einer OP eingesetzt werden und der Herzinsuffizienz entgegenwirken.
Herztransplantierte Patienten
Haben Sie ein Herztransplantat, werden Sie in Zusammenarbeit mit dem Universitätsklinikum Hamburg (UKE) behandelt und vollständig von uns versorgt.
Unser interdisziplinäres Herzinsuffizienzteam
Das Team trifft sich jeden Mittwoch um 15:00 Uhr und setzt sich aus folgenden Fachabteilungen zusammen: Kardiologie, Herzchirurgie, Intensivmedizin, Anästhesie, Pflege, Physiotherapie und Psychologie. Hier werden u. a. neue Patienten mit der Frage nach weiteren Therapieoptionen vorgestellt.
Psychologische Betreuung
Im Rahmen der Behandlung und Therapie der Herzinsuffizienz ist eine psychologische Betreuung unserer schwer kranken Patienten essenziel. Gespräche können täglich geführt werden.
Diagnostische Verfahren
Für die Diagnose stehen uns unterschiedliche Verfahren zur Verfügung: MRT-COR, MRT, CT, CT-COR, ECHO, TEE, konventionelles Röntgen, Herzkatheter, Rechtsherzkatheter, ggf. Myokardbiopsie.
LVAD-PATIENTEN (PATIENTEN MIT EINEM HERZUNTERSTÜTZUNGSSYSTEM)
Patienten mit einem LVAD (Left Ventricular Assist Device) werden in regelmäßigen Abständen in unserer Ambulanz gesehen. Bei einer akuten Verschlechterung besteht rund um die Uhr die Möglichkeit der Kontaktaufnahme mit einem VAD-Koordinator über die Notfallnummer.
Telemonitoring/Telemedizin
Patienten, welche die Kriterien des G-BA für ein telemedizinisches Monitoring erfüllen, können auf Wunsch angebunden werden. In diesem Fall übernehmen wir werktags, als telemedizinisches Zentrum (TMZ), das Monitoring der Vitalparameter.
THERAPIEMÖGLICHKEITEN DER HERZINSUFFIZIENZ-BEHANDLUNG
- Medikamentöse Herzinsuffizienztherapie nach den aktuellsten Leitlinien. Device Therapie (ICD, CRT). Interventionelle Klappentherapie (z. B. MitraClip, TriClip). Herzchirurgische Eingriffe (z. B. Bypass,-Klappenchirurgie) und Rhythmustherapie (z. B. Vorhofflimmerablation, Ablation von Kammertachykardien).
- Implantation von passageren Unterstützungssystemen (Impella)
- Implantation einer Impella und einer extrakorporalen Membranoxygenierung (ECMELLA)
- ECMO
- LVAD (HeartMate III) für eine langfristige Therapie
- Herztransplantation (HTX) in Kooperation mit der Universitätsklinik Hamburg (UKE) in der Martinistraße 52, 20251 Hamburg:
- Professor Dr. Med. H. Reichenspurner, Chefarzt der Klinik für Herzchirurgie
- PD Dr. Barten, Leiter des Transplantationsprogramms
- Frau Oelschner, Leitende HTX-Koordinatorin
THERAPIEZIELE DER MECHANISCHEN KREISLAUFUNTERSTÜTZUNGSSYSTEME (LVAD, IMPELLA)
Da die Anzahl der Spenderherzen in Deutschland nicht ausreicht, um betroffene Patienten mit einer Herzinsuffizienz im Endstadium mit einer Herztransplantation zu behandeln, werden immer mehr mechanische Herz-Unterstützungssysteme vor allem für die linke Herzkammer (LVAD, Kunstherz) eingesetzt. Mithilfe dieser Systeme ist ein Überleben gesichert und eine gute Lebensqualität wieder ermöglicht.
Folgende Ziele werden verfolgt:
- BTR – Bridge to Recovery: Überbrückung bis zur Erholung des Herzens
- BTT – Bridge to Transplantation: Überbrückung bis zu einer Herztransplantation
- BDT – Bridge to Destination: Lebenslange Therapie (vor allem bei Patienten, die nicht transplantiert werden können)
Nachsorge
Entscheidend für den Erfolg der oben genannten Therapien zur Behandlung einer Herzinsuffizienz insbesondere der LVAD-Versorgung und der Herztransplantation ist eine ausführliche und rechtzeige Evaluierung mit weiterführenden Untersuchungen anderer Organe notwendig. Vor und nach der Operation ist eine regelmäßige Versorgung und Kontrolle in unserer Ambulanz möglich.